ЛФК при операциях на сердце. Предоперационная подготовка больных с пороками сердца направлена на улучшение его функции. Включаются массаж, ЛГ в сочетании с оксигенотерапией, витаминизацией, диетой. Нормализация психоэмоционального состояния, прогулки в саду, парке, выполнение ЛГ в сопровождении музыки, релаксирующий массаж перед сном и др. Разучиваются упражнения, которые будут выполняться сразу же после операции.
Задачи ЛГ в предоперационном периоде: укрепляющее воздействие, обучение кашлевым движениям, комплексу ЛГ, выполняемой в раннем послеоперационном периоде, применение упражнений для профилактики контрактур в суставах и др.
При подборе комплекса ЛГ учитывают характер оперативного вмешательства, возраст, функциональное состояние кардиореспираторной системы, физическое состояние и др.
Врожденные пороки сердца. При подготовке к операции (предоперационный период) ЛГ включает дыхательные упражнения, упражнения для дистальных отделов конечностей, откашливающие движения, диафрагмальное дыхание в исходном положении, зависящем от тяжести состояния больного.
Противопоказания к назначению ЛГ в предоперационном периоде: общее тяжелое состояние, одышка, нарушение сердечного ритма.
После операции выполняются дыхательная гимнастика, упражнения для дистальных отделов конечностей, диафрагмальное дыхание, частые повороты, ранний переход в положение сидя, общий массаж с последующим вдыханием увлажненного кислорода.
Противопоказания к назначению ЛГ в раннем послеоперационном периоде: общее тяжелое состояние, эмболии, падение АД, нарушение сердечного ритма и др.
Двигательный режим расширяется постепенно, с учетом общего состояния больного, реакции его сердечно-сосудистой системы на выполнение ЛГ, возраста, физической подготовленности и т.п. Исходное положение вначале — лежа, затем — лежа и сидя, потом — сидя и стоя. После адаптации к комплексу ЛГ разрешаются дозированная ходьба, прогулки в парке (саду, сквере), подъем и спуск по ступеням.
После выписки из стационара больной продолжает выполнять комплекс ЛГ в течение 1,5—2 месяцев в сочетании с дневными прогулками (ходьбой).
При таких пороках, как стеноз легочной артерии, тетрада Фалло, особенно при «синих пороках» (цвет слизистых и кожных покровов имеет синюшный оттенок), когда возникает обеднение кровью малого круга кровообращения, ЛГ в предоперационном периоде применяется с большой осторожностью. Лучше ограничиваться прогулками, общим массажем, приемом кислородного коктейля, диетотерапией, фитотерапией и дыхательной гимнастикой.
С осторожностью следует применять ЛГ детям, страдающим такими пороками сердца, как стеноз аорты, сопровождающийся затруднением поступления крови в большой круг кровообращения.
В послеоперационном периоде массаж и ЛГ используются при гиповентиляции легких, ателектазии, аспирационной (и гипостатической) пневмонии, плевральных спайках, застойных явлениях, тромбозах (тромбоэмболиях), атонии кишечника, задержке мочеиспускания и др.
По мере стабилизации кардиореспираторной системы после операции, регенерации послеоперационной раны двигательный режим больных расширяется. ЛГ проводится в положении сидя и стоя, включаются дыхательные и общеразвивающие упражнения с гимнастической палкой, у гимнастической стенки и другие для нормализации осанки и функции сердца, легких, кишечника. Увеличивается дозировка в ходьбе, передвижениях по лестнице, включаются игры и др.
Приобретенные пороки сердца. В период подготовки к операции (предоперационный период) методика ЛГ зависит от характера порока сердца (митральный, аортальный или сочетанный). ЛГ включает дыхательные упражнения для дистальных отделов конечностей, диафрагмальное дыхание. Выполняется в положении лежа и сидя. Критерием расширения двигательного режима является частота пульса, дыхания и время их возвращения к исходным величинам, а также общее состояние больного.
Противопоказания к назначению ЛГ в предоперационном периоде: общее тяжелое состояние, резкая одышка, тахикардия свыше 100-110 уд/мин, недостаточность кровообращения IIБ-III стадии и др.
После операции комиссуротомии и протезирования клапанов ЛГ проводят в положении лежа. Включают дыхательные упражнения, диафрагмальное дыхание, кашлевые упражнения, упражнения для дистальных отделов конечностей. На третий- пятый день больным можно садиться. Массаж выполняется с первого дня. Больным рекомендуется чаще поворачиваться в кровати. Двигательный режим расширяется постепенно под контролем врача. Нагрузки увеличивают постепенно, меняя исходное положение, дозировку, повторяемость, амплитуду движений и др. Ходьба, прогулки, спуск и подъем по лестнице вводят осторожно.
После выписки из стационара больной продолжает выполнять ЛГ, совершает дневные прогулки. По мере нормализации функции сердца включают ускоренную ходьбу, прогулки на лыжах, езду на велосипеде, сауну (один раз в неделю). Полезны витаминизация, диета, фитотерапия и др.
Оперативное лечение ишемической болезни сердца (ИБО). Операция заключается в наложении анастомозов (соустья) между аортой и коронарными артериями или внутригрудными и коронарными артериями, благодаря чему восстанавливается коронарный кровоток. Торакальная операция чрезвычайно травматична и требует длительной предоперационной подготовки, куда входят ЛФК, массаж, прогулки, прием кислородного коктейля, вибрационный массаж ног и поясничной области.
В предоперационном периоде выполняется общий массаж с вдыханием кислорода (или прием кислородного коктейля), ЛГ (дыхательные упражнения, диафрагмальное дыхание, упражнения для дистальных отделов конечностей, упражнения на релаксацию мышц нижних конечностей) и дозированная ходьба в парке (сквере). Физическую нагрузку дозируют исходя из стадии заболевания, по пульсу. Для определения толерантности к физической нагрузке применяют дозированные пробы (велоэргометр, тредбан и др.).
Послеоперационный период. После хирургического лечения больных хронической ИБС ЛГ проводят сначала в положении лежа, в последующие 3—5 дней — сидя. Выполняется массаж спины, живота, ног. Включают дыхательные упражнения, диафрагмальное дыхание, «ходьбу» лежа, упражнения для дистальных отделов конечностей (особенно нижних) для профилактики тромбозов, тромбоэмболии. Дозированная ходьба в парке (саду, сквере). Двигательный режим расширяют постепенно, с учетом течения послеоперационного периода, реакции сердечнососудистой системы пациента на физические нагрузки. После снятия швов показана сауна (1—2 захода по 2—3 мин) с приемом теплого душа. Через 2—3 недели увеличивается время прогулок (ходьбы) с периодами отдыха или выполнением дыхательных упражнений. Пульс не должен превышать 120—130 уд/мин.
ЛФК при миастении. Хирургическое лечение состоит в удалении вилочковой железы. Задачи ЛГ: перед операцией проводится профилактика легочных осложнений, тромбофлебитов. ЛГ улучшает общее состояние, психологически и физически подготавливает больного к операции.
Лечебная гимнастика в предоперационном периоде включает дыхательные упражнения, диафрагмальное дыхание, упражнения для дистальных отделов конечностей. При нарушении дренажной функции бронхов и задержке бронхиального содержимого применяют специальные дыхательные, кашлевые упражнения. Проводится массаж воротниковой области, шеи и грудной клетки, а затем — перкуссионный массаж.
При легочной форме миастении поражение мускулатуры выражено нерезко и нарушения двигательной функции незначительны. Активизация таких больных при подготовке к операции имеет большое значение. ЛГ включает общеразвивающие, дыхательные упражнения, упражнения на сопротивление, с отягощением, упражнения в откашливании.
При миастении средней тяжести рекомендуются дыхательные упражнения с акцентом на выдохе, активно-пассивные упражнения, движения с изменением положения тела, способствующие выведению мокроты, кашлевые движения с наклоном вперед, вибрационный и перкуссионный массаж. Включают также электростимуляцию (ЭС) с предварительным введением АТФ, гидромассаж, общий массаж с преобладанием приемов разминания, потряхивания и вибрации. Даются антихолинэстеразные препараты, проводится фитотерапия, назначаются витамины группы В, диета.
В послеоперационном периоде ЛГ применяется для профилактики легочных, желудочно-кишечных нарушений, тромбоэмболии и тромбозов.
ЛГ после операции в первые 3—5 дней проводится в положении лежа, рекомендуются частые повороты, дыхательные упражнения, кашлевые движения, а затем — в положении сидя и стоя. Разрешается ходить, чередуя ходьбу с дыхательными упражнениями. В зависимости от состояния больного и его реакции на физические нагрузки их следует варьировать с включением дыхательных и релаксационных упражнений.
Повреждения кровеносных сосудов
Повреждения магистральных кровеносных сосудов случаются в мирное время при травмах на производстве, в быту, при занятиях спортом, в транспортных авариях. Может быть изолированное повреждение артерий или вен либо артерий и вен одновременно. Значительная часть травм имеет комбинированный характер, то есть повреждаются элементы ОДА, нервы и магистральные сосуды. Ранения кровеносных сосудов относятся к группе тяжелых повреждений. В 33,2% случаев они сочетаются с повреждениями костей и в 20,5% — с повреждениями нервов.
В зависимости от характера травмы различают открытые и закрытые повреждения магистральных артерий и вен, в частности возникновение болевого симптома, полный перерыв сосуда и, наконец, нарушение целостности его стенки за счет надрывов внутренних оболочек при ушибе.
Острое нарушение проходимости основной артериальной магистрали конечности после травмы (при ушибах мягких тканей) может наступить как в ближайший, так и в сравнительно отдаленный период.
Повреждения кровеносных сосудов кроме острой анемии впоследствии могут привести к образованию травматических артериальных и артериовенозных аневризмов, а также к развитию хронической артериальной недостаточности в поврежденной конечности.
Ишемия тканей конечности сопровождается характерной клинической картиной. Пострадавший ощущает резкую боль, онемение конечности, потерю чувствительности. Кожа становится бледной, со своеобразным мраморным рисунком, холодной на ощупь. Острая венозная окклюзия, возникающая чаще в результате воспалительного процесса в магистральных венах конечности, ведет к нарушению оттока по венозным магистральным сосудам и возникновению отека.
Полное восстановление функции конечности наступает, если проходимость питающей ее магистральной артерии возобновляется в первые 3—4 ч после повреждения.
Для остановки кровотечения на месте происшествия используются специальные приемы: наложение кровоостанавливающего жгута, давящая повязка и др. Остановка кровотечения из магистральных сосудов конечностей, как правило, предусматривает хирургическое вмешательство, наложение шва или пластику. На сравнительно мелких ветвях (большеберцовая, лучевая, локтевая и др.) проводят лигирование. Его безопасность гарантирована из-за обилия коллатералей, а на крупных сосудах нижних конечностей это может привести к гангрене. Хирургическая помощь предусматривает выполнение пластического замещения обширных дефектов артерий и вен (протезирование сосуда ауто- или аллотрансплататом).
После оперативного лечения сосудов нижней конечности назначается постельный режим, оперированной конечности придается несколько приподнятое положение на 10—12 дней для предупреждения возникновения отека.
Чтобы при наложении шва, проведении пластики не произошло натяжение сосуда, конечность сгибают в суставе. В послеоперационном периоде следует избегать наложения гипсовых повязок и бинтования конечности.
При одновременном переломе трубчатой кости и повреждении сосуда прежде всего производится остеосинтез, а затем восстановление сосуда.
Реабилитация начинается с первых послеоперационных дней, назначается дыхательная гимнастика, антикоагулянты, массаж спины и здоровой конечности, физиотерапия.
Реабилитация больных с нарушениями мозгового
кровообращения в раннем послеоперационном периоде
После операции на интракраниальных сосудах мозга с предшествовавшим нарушением мозгового кровообращения применяют ЛГ, а также массаж ног и живота. В последующие дни показаны ДМВ, слаботепловая доза, мощность 30 Вт, 8—10 мин ежедневно, курс 10—12 процедур; СМТ (ЧМ — 1000 Гц, глубина — 75%, IIIPP, длительность полупериодов 1—2 с, сила тока — 2—5 Ма, ежедневно 15 мин, курс 10—12 процедур; кислородные ванны (температура 36—37°С, продолжительностью 10—15 мин через день, курс 10—12 процедур). С третьего—пятого дня проводят дыхательные упражнения и упражнения для дистальных отделов нижних конечностей, массаж ног и живота. Через 2—3 недели после операции ЛГ проводится в положении сидя и стоя. Включают дозированную ходьбу по территории больницы.
Через 3—6 недель применяется гидрокинезотерапия (температура воды 30—32°С, продолжительность 15—35 мин, курс 15—20 процедур); вибрационный массаж игольчатыми вибратодами по 10-15 мин через день, курс 15—20 процедур (массируют спину, поясницу, ягодицы и ноги). Включают также ходьбу, лыжные прогулки и другие средства.
ЛФК при операциях на органах брюшной полости
В период подготовки к операции (предоперационный период) комплекс ЛГ включает дыхательные упражнения, диафрагмальное дыхание, общеразвивающие упражнения (рис. 116), повороты на бок, кашлевые упражнения. Особое внимание уделяется тренировке грудного типа дыхания с акцентом на выдохе, «ходьбе» лежа. Комплексы ЛФК в предоперационном периоде варьируют в зависимости от возраста и пола больного, функционального состояния и предполагаемого оперативного лечения.
ЛГ в раннем послеоперационном периоде проводится с учетом проведенного оперативного вмешательства, характера лечения, самочувствия больного, его возраста и физического состояния до операции.
При аппендэктомии ЛГ можно начинать в первый день после операции в положении лежа. Включают дыхательные упражнения, диафрагмальное дыхание, упражнения для плечевого пояса и дистальных отделов нижних конечностей. На следующий день выполняют упражнения для нижних конечностей («ходьба» лежа, скольжение пятками по кровати, повороты согнутых ног в стороны и др.), частые повороты на бок и снова на спину. ЛГ проводится многократно в течение дня. На второй—третий день больной садится, свесив ноги с кровати, и занимается гимнастикой сидя. Разрешается ходить по комнате и коридору больницы. На четвертый—пятый день ЛГ проводится в группе, разрешается ходьба по лестнице. После снятия швов ЛГ проводится в положении лежа, сидя и стоя. После выписки из больницы пациент в течение 2—3 недель проводит дома гимнастику, совершает прогулки, ходит на лыжах, плавает. Не рекомендуется в течение 1—1,5 мес заниматься атлетизмом, выполнять тяжелую физическую работу и т.п.
После операции на желудке и двенадцатиперстной кишке ЛГ проводится на следующий день. Включают дыхательные упражнения, диафрагмальное дыхание (ноги согнуты в коленных и тазобедренных суставах), общеразвивающие упражнения для верхних конечностей и для дистальных отделов нижних конечностей. Первые 3—5 дней занятия повторяют многократно. В последующие дни включают общеразвивающие упражнения, «ходьбу» лежа (скользя пятками по матрацу), повороты согнутых ног в стороны и др.
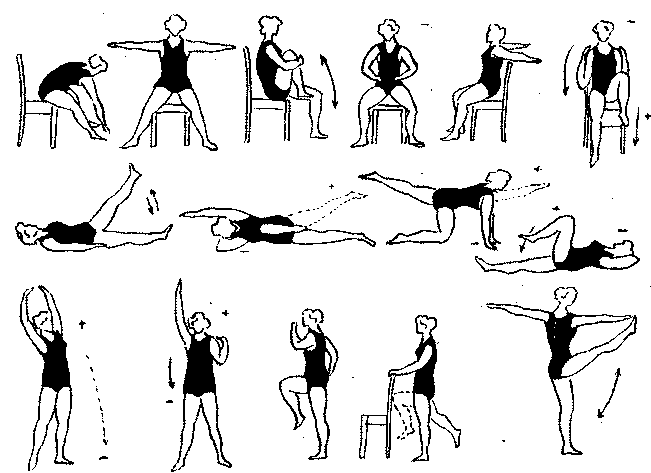 Рис. 116. Примерный комплекс ЛГ в дооперационном периоде
Рис. 116. Примерный комплекс ЛГ в дооперационном периоде
На четвертый—пятый день больному разрешается сидеть со спущенными с кровати ногами и выполнять некоторые упражнения для нижних и верхних конечностей, повороты туловища в стороны (с небольшой амплитудой). На пятый—восьмой день разрешается ходить (вначале по палате, затем по коридору, а в летнее время выходить в сад). ЛГ проводится в положении сидя. С девятого—десятого дня ЛГ проводится в зале лечебной физкультуры (с включением дыхательных упражнений, упражнений для брюшной стенки и тазового дна, нижних и верхних конечностей, а также разрешается ходьба по лестнице. После снятия швов больной выписывается и ему рекомендуется комплекс ЛГ для домашних занятий, а также пешие прогулки, ходьба на лыжах, плавание, игры, посещение сауны и др.
ЛФК после холецистэктомии примерно такая же. Только в первые 3—5 дней при проведении ЛГ необходимо следить за тем, чтобы не выпала дренажная трубка. С осторожностью применять упражнения для брюшного пресса во избежание послеоперационной грыжи. В исходном положении сидя включают упражнения для рук и ног, «ходьбу» сидя, дыхательные упражнения, диафрагмальное дыхание и др. Вставать разрешается на десятый—двенадцатый день, для расширения двигательного режима включают ходьбу по коридору и лестнице.
После выписки пациент выполняет комплекс ЛГ дома или в поликлинике с включением дыхательных упражнений, упражнений для брюшного пресса, мышц промежности и др. Рекомендуется дозированная ходьба, лыжные прогулки, езда на велосипеде. Следует избегать тяжелой физической работы, связанной с напряжением мышц брюшного пресса (особенно тучным людям), в течение 2—3 месяцев. Занятия систематические по 2—3 раза в день.
Грыжа — выхождение внутренних органов за пределы анатомической полости под общие покровы тела или в соседнюю полость. Предрасполагающими бывают общие факторы (пол, возраст, упитанность и др.) и местные (врожденная или приобретенная слабость стенки полости). Развиваются грыжи у лиц, занимающихся тяжелым физическим трудом, у спортсменов и др. (паховые грыжи).
Различают внутренние и наружные грыжи. Внутренние — внутрибрюшные, диафрагмальные. Внутрибрюшные грыжи образуются в результате попадания внутренностей в различные карманы брюшины — в слепую кишку, в сальниковую сумку, в двенадцатиперстно-тощекишечную складку. При грыже пищеводного отверстия кардинальный отдел и свод желудка попадают в грудную полость через отверстие в пищеводе. Грыжи наружные — паховые, пупочные, эпигастральные, послеоперационные и другие образуются, когда под влиянием внутрибрюшного давления происходит выпячивание брюшины и органов брюшной полости (грыжа бедренная, белой линии, паховая, врожденная, пупочная, послеоперационная, вентральная).
ЛФК после грыжесечения та же, что и при резекции желудка, двенадцатиперстной кишки и аппендэктомии. ЛГ начинается в первый послеоперационный день. Особенностью ЛФК является ограничение движений ног и туловища, то есть максимальное уменьшение нагрузки на брюшной пресс в течение 5—7 дней. При кашле больной поддерживает рукой операционный шов. Вставать и ходить разрешается на второй-третий день. ЛГ проводится 3—5 раз в день в положении лежа. Включает дыхательные упражнения, диафрагмальное дыхание (ноги при этом согнуты в коленных и тазобедренных суставах), «ходьба» лежа, частые повороты на здоровую половину туловища и др.
После снятия швов пациента выписывают из больницы и он продолжает выполнять ЛГ в домашних условиях 2—3 недели (рис. 117) с последующим расширением двигательного режима (дозированная ходьба, прогулки на лыжах, плавание и др.). Исключаются подъем тяжестей, занятия гантельной гимнастикой в течение 1,5—2 месяцев. Акцент в ЛГ делается на выполнении упражнений для брюшного пресса, тазового дна, дыхательных упражнений, упражнений на расслабление, включают упражнения с резиновым бинтом, гимнастической палкой в положении лежа, на четвереньках, повторяя каждое упражнение по 8—15 раз. В течение дня ЛГ выполняется 3—4 раза.
Геморрой — расширение вен нижнего отдела прямой кишки. Причина заболевания — малоподвижный образ жизни, запоры, воспалительные процессы в прямой кишке и других органах малого таза. Нередко геморрой возникает у лиц, занимающихся тяжелым физическим трудом, у спортсменов. Нередки кровотечения при акте дефекации.
Лечение. Диета, легкие слабительные, прохладные ванночки, анестезирующие и противовоспалительные свечи, ЛФК (рие. 118), контрастный душ, плавание, лыжные прогулки.
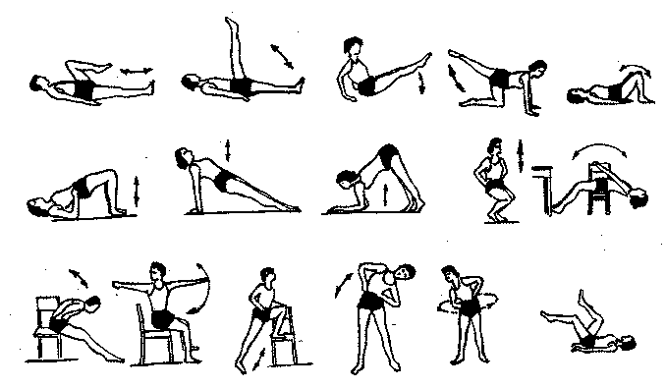 Рис. 117. Примерный комплекс ЛГ в послеоперационном периоде
Рис. 117. Примерный комплекс ЛГ в послеоперационном периоде
При острых осложнениях (тромбозе и воспалении узлов) — постельный режим, послабляющая диета, местно — охлаждающие свинцовые примочки, прохладные ванночки с раствором перманганата калия, антибиотики, противовоспалительные и с антибиотиками свечи и ЛГ (дыхательные упражнения, упражнения для дистальных отделов конечностей в положении лежа на спине, массаж спины, живота, бедер, ягодиц).
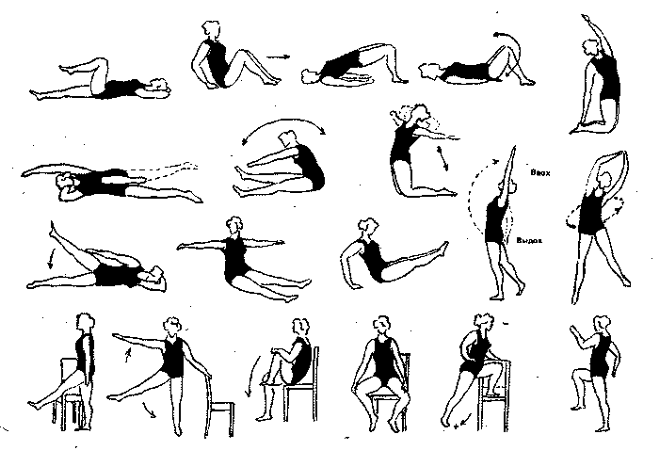 Рис. 118. Примерный комплекс ЛГ при геморрое
Рис. 118. Примерный комплекс ЛГ при геморрое
Пролежни — некроз ограниченных участков кожи у ослабленных больных с нарушением трофики. В основе развития лежит ишемия с последующим некрозом кожи, подкожной клетчатки и глубоко расположенных тканей. Чаще всего пролежни возникают на крестце, в области больших вертелов, пяточных костей, то есть на местах, лишенных мышечного массива. Часто пролежни возникают при травмах ЦНС и спинного мозга.
Для профилактики и лечения пролежней применяют: ЛФК, массаж, смазывание мест, где они наиболее часто возникают, 10%-м водным (или спиртовым) раствором мумиё, спиртом, раствором марганцовки и мазями (хирудоид, опиногел, троксевазин), УФ-облучение 4-6 биодоз ежедневно, курс 6-8 процедур.
Проводится общий массаж с первых дней возникновения травмы (заболевания), особенно мест сдавления (крестец, поясница, область пяток и др.). Тщательно массируют спину (паравертебральные области), бедра, икры и проводят активизацию дыхания (растирание межреберных мышц и сдавление грудной клетки на выдохе). Продолжительность массажа 10-15 мин. На курс 15-20 процедур.
Перитонит — острое воспаление брюшины, возникающее при остром аппендиците, прободении язвы желудка и двенадцатиперстной кишки, остром деструктивном холецистите и др. По распространенности процесса перитонит делится на местный (ограниченный) и разлитой (общий). Основные жалобы больных — постоянные боли в животе. Стул и газы задерживаются из-за пареза кишечника. Хирургическое вмешательство неизбежно. После операции проводится общий массаж 3—4 раза в сутки продолжительностью 10-15 мин. В последующие 3-5 дней массаж проводится в реанимационном отделении (или в послеоперационной палате) в сочетании с оксигенотерапией (вдыхание увлажненного кислорода) и дыхательной ЛГ. Приемы рубления и поколачива-ния исключаются. Используется разминание и активизация дыхания. После нормализации температуры включают ЛФК.
Наши исследования показали, что под влиянием общего массажа ускоряются мышечный кровоток (по данным радиоизотопной диагностики Хе133), венозный кровоток (по данным флебографии), увеличивается локальная вентиляция легких (по данным пульмофонографии), температура тела нормализуется быстрее, чем в контрольной группе, улучшается общее состояние больного. Ускоренный мышечный кровоток после проведенного массажа держится около трех часов, что способствует более быстрому заживлению послеоперационной раны первичным натяжением.
При свободном режиме разрешается дозированная ходьба, ЛГ в положении сидя и стоя, с включением упражнений с гимнастической палкой, набивными мячами.
После выписки из больницы — прогулки, ходьба на лыжах, плавание, езда на велосипеде, ЛГ, игры и пр.
Ожоги. Термические ожоги возникают в результате воздействия на тело высоких температур. Степень местного повреждения кожи зависит от длительности действия поражающего фактора, его температуры и пр. Различают 4 степени ожогов, что определяет метод их лечения. Так, для обезболивания, предупреждения инфицирования раны в начальном периоде и стимуляции заживления ткани применяют физиотерапию.
Для лечения последствий ожогов (рубцовые деформации, контрактуры) применяют парафиновые аппликации (50-55°С), озокеритовые (40-45°С), грязевые (40-42°С), а также электрофорез 5%-го раствора йодита калия и трипсина, гальваногрязь. Проводится ЛФК (гимнастика в воде, занятия на … Продолжение »